このWebサイトは、
骨髄線維症について知りたい方に、
病気について
よりよく知っていただくための情報を
お伝えします。
【編集協力】
山梨大学医学部 血液・腫瘍内科
教授 桐戸 敬太 先生
骨髄線維症(こつずいせんいしょう)とは
骨髄線維症とは
どんな病気ですか?
骨髄(こつずい)とは、骨の内部にあるゼリー状の組織で、血液細胞(赤血球・白血球・血小板)を造る臓器です。
骨髄線維症とは、骨髄の広い範囲に線維質の物質(コラーゲンなど)が異常に蓄積して硬くなり(線維化)、血液細胞が造られなくなる病気です。
解説しています。
骨髄線維症の2つのタイプ
※遺伝子異常については、骨髄線維症で行われる検査の遺伝子検査の欄をご参照ください

原発性骨髄線維症の患者数1)
原発性骨髄線維症は、
年間約380人が発症していると推定されています。

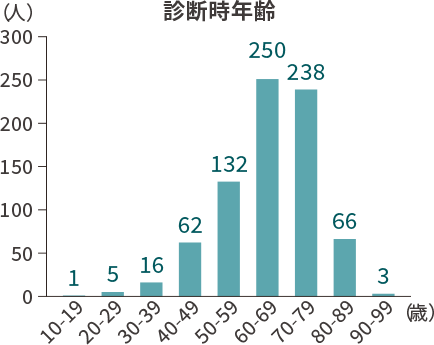
診断時の年齢1)
診断されたときの年齢では、
60~70代での発症が多くみられます。
男女比1)
患者さんの男女比は、男性2:女性1の割合です。
1)骨髄線維症の診断基準と診療の参照ガイド改訂版作成のためのワーキンググループ: 骨髄線維症診療の参照ガイド第6版 令和4年度改訂版.

骨髄線維症のメカニズム
骨髄線維症は
どのように起こるのですか?
血液ができる仕組み
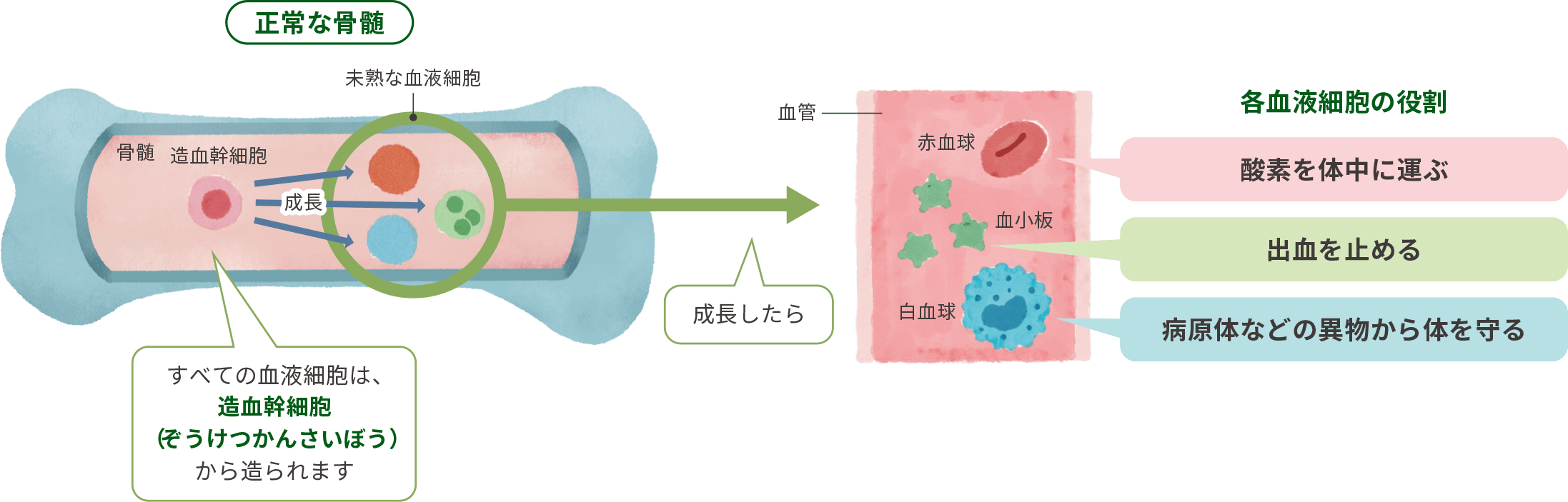
骨髄とは、骨の内側にあるゼリー状の組織で、血液細胞を造る臓器です。
すべての血液細胞は骨髄の中で、造血幹細胞から造られます。
骨髄の中で造られた血液細胞は、成長したら血液中に出て、それぞれの役割を担います。
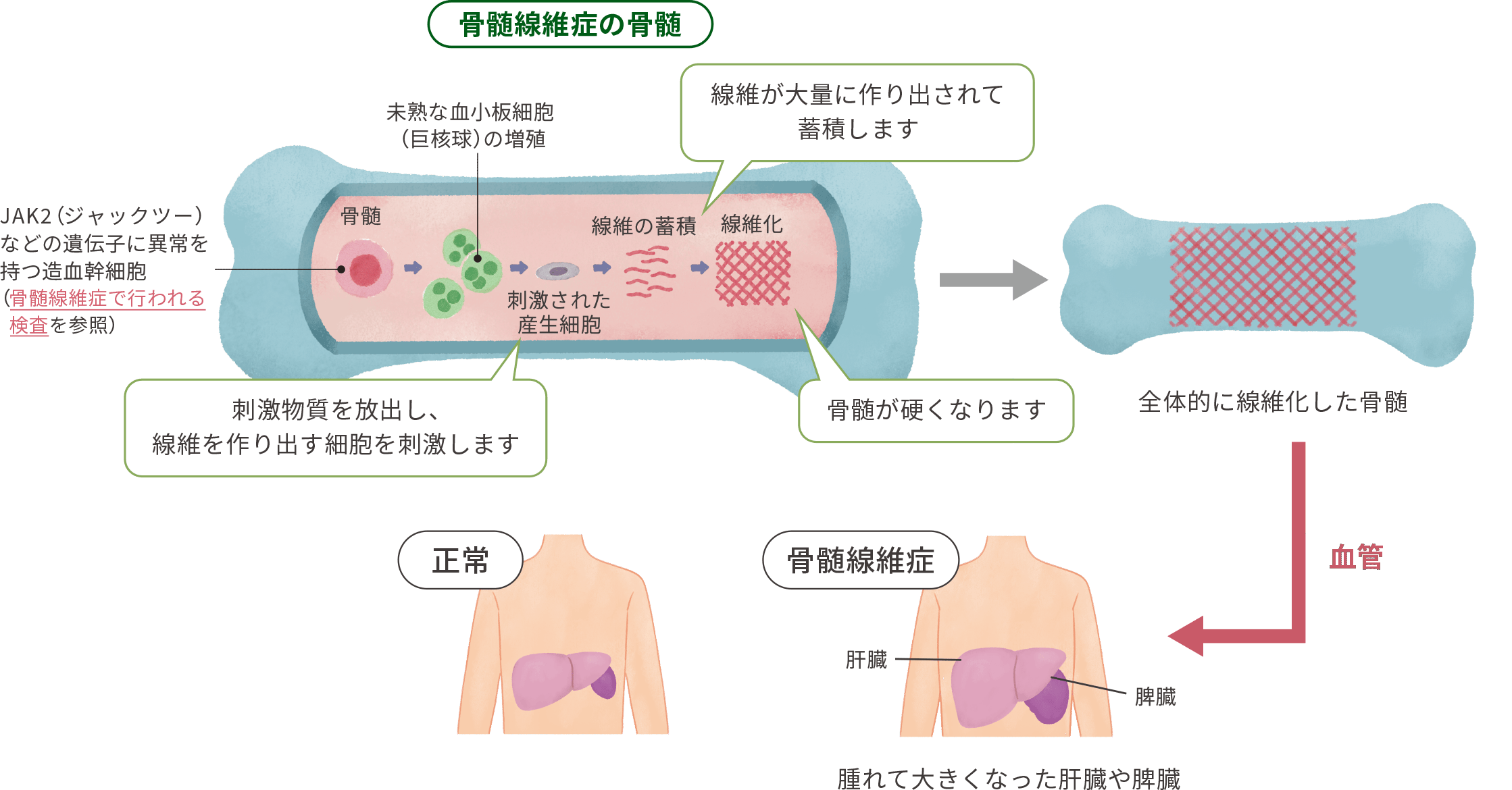
骨髄線維症という病気になると・・・
骨髄線維症という病気になると、造血幹細胞に遺伝子の異常※が生じることにより、正常な血液細胞が造れなくなり、未熟な血小板細胞(巨核球)が増えてしまいます。
※遺伝子異常については、骨髄線維症で行われる検査の遺伝子検査の欄をご参照ください
未熟な血小板細胞(巨核球)は刺激物質を放出し、線維質の物質(コラーゲンなど)を作り出す細胞を刺激します。
大量に作り出された線維質の物質は骨髄に蓄積し、骨髄が全体的に線維化します。
造血幹細胞は骨髄で血液細胞を造れなくなり、脾臓や肝臓へ移動して、そこで血液細胞を造るようになります(髄外造血)。
骨髄に代わって血液細胞を造ることになった脾臓や肝臓は、腫れて大きくなっていきます。
骨髄線維症の症状
どんな症状が
骨髄線維症の症状ですか?
こんな症状はありませんか?
骨髄線維症では、患者さんによってさまざまな症状が起こります。
ご自身の症状や症状の程度を確認して、気になる症状がある場合は、主治医に相談しましょう。
年齢のせいだと思っているものの中にも、骨髄線維症の症状が紛れているかもしれません。
骨髄線維症の主な症状をご紹介します。
骨髄線維症の主な症状
脾臓や肝臓の腫れによる症状
脾臓や肝臓が腫れて大きくなることで、
お腹の痛みや不快感が起こります。
- すぐに満腹になってしまう
- 腹部の不快感(もたれる・すっきりしない)
- お腹が張って苦しい
- お腹(肋骨の下くらい)が痛む
- 横になるのもつらい
貧血による症状
血液中の赤血球の数が減ることで、貧血が起こります。
- 少し動いただけで息が切れる
(例:歩くのが遅くて、周囲に待ってもらうことがある など) - すぐに疲れてしまう・疲労感がある
(例:寝ても疲れがとれず起き上がれない、作業はゆっくり休みながらする など) - 手足に力が入らない・脱力感がある
(例:ものを落としやすい、ペットボトルのふたが開けられない など) - だるい・倦怠感がある
(例:何もする気になれない、外出がおっくう など) - 動悸・ドキドキする
- めまい・ふらふらする
- 頭痛がある
血小板減少による症状
血液中の血小板数が少なくなることで、出血が起こりやすくなります。
- 鼻血・歯茎などから出血が起こりやすい
- ぶつけていないのに青あざができる
- 青あざができると治りにくい
- 血が止まりにくい・固まりにくい
白血球減少による症状
線維化が進むと白血球も造られづらくなり、白血球数が少なくなることで免疫機能
が低下し、感染症にかかりやすくなります。
- 感染症にかかりやすい(発熱など)
病気に伴うそのほかの全身症状
- 寝汗がひどい
(掛け布団やシーツを取り替えるほどの大量の汗が出る)1) - 熱が出る
(38℃以上で原因がわからない熱)1) - 体重が減った
(6カ月間で元の体重の10%以上減少した)1) - 不眠・眠れない
- 落ち込みやすい・悲しくなる
- 集中力が続かない・集中できない
- 体がかゆい
- 手足のしびれ・ピリピリ感
- 骨が痛む
1)日本血液学会 編: 造血器腫瘍診療ガイドライン2023年版
第Ⅱ章 リンパ腫
[http://www.jshem.or.jp/gui-hemali/2_soron.html, 2024年7月10日確認]

骨髄線維症で行われる検査
骨髄線維症では
どのような検査が行われますか?
骨髄線維症の診断や、治療法を決めるために、次のような検査が行われます。
血液検査(採血)
病気の状態や治療の効果を測るために外来受診ごとなどに、定期的に実施されます。
血液を採って、次のことを調べます。
- 赤血球・白血球・血小板の数と形を調べます
- 肝機能を調べます

画像検査
画像検査では、超音波検査・CT・MRIなどで腹部の状態(脾臓や肝臓の大きさの変化)を調べます。
骨の画像検査が行われることもあります。
画像検査は、病気の進行状況や治療効果の判定をするために、6~12カ月に1回程度実施されます。
骨髄検査
専用の針を骨髄に刺して、骨髄液や骨髄の組織を採って、骨髄が線維化しているかどうかを調べます。
骨髄検査には、骨髄液を吸引する「穿刺吸引検査(せんしきゅういんけんさ)」と、骨髄の組織を採取する「生検検査(せいけんけんさ)」があります。
骨髄線維症の診断のためには、生検検査が必須です。
(骨髄線維症の患者さんでは、骨髄の線維化により穿刺吸引検査で骨髄液が採れないことがあります。また、穿刺吸引検査では線維化は確認できないため、生検検査が必要となります。)

遺伝子検査
採取した血液を用いて、遺伝子に異常があるかどうかを調べる場合があります。
原発性骨髄線維症の患者さんの約半数で、血液細胞の産生に関与するJAK2(ジャックツー)という遺伝子に異常がみられます。
その他にも、約30%の患者さんで細胞が機能するために必要なタンパク質の産生に関与するカルレティキュリン(CALR)と呼ばれる遺伝子、約5%の患者さんで血小板の産生に関与するトロンボポエチン受容体遺伝子(MPL)に異常がみられます1)。
1)骨髄線維症の診断基準と診療の参照ガイド 改訂版作成のためのワーキンググループ: 骨髄線維症診療の参照ガイド第6版 令和4年度改訂版
治療を決めるリスク分類
骨髄線維症になったら、
この先どうなるのでしょうか?
骨髄線維症の治療は、患者さんの予後を予測した上で、どのような治療が必要かを検討します。
予後(よご)
今後の病状に関する医学的な見通しのことです。
病気の進行・治療の効果・生存できる確率なども含まれます。見通しですので、「必ずそうなる」というわけではありません。
リスク分類
予後に影響を与える要因のうち、当てはまる数から予測される今後の見通しを表したものです。骨髄線維症の場合は、「低リスク」「中間-1リスク」「中間-2リスク」「高リスク」の4つに分類されます。
骨髄線維症の患者さんのリスクを判定するツールはいくつかありますが、主にDIPSS-plus(ディップス プラス)というツールが用いられます。

DIPSS-plusの採点方法1)

1~2点の場合(●)
3~4点の場合(●●)
5~6点の場合(●●●) とします。
さらに、以下に当てはまる場合は「●」が加算されます。

※ 該当する遺伝子があるかどうかは、医師に確認してください
●の数から判定するリスク分類
- ●の数
- リスク
- 0個
- 低リスク
- 1個
- 中間-1リスク
- 2〜3個
- 中間-2リスク
- 4個以上
- 高リスク
1)骨髄線維症の診断基準と診療の参照ガイド
改訂版作成のためのワーキンググループ:
骨髄線維症診療の参照ガイド第6版 令和4年度改訂版
骨髄線維症の治療
骨髄線維症には、
どのような治療がありますか?
リスク分類に従い、どのような治療が必要かが検討されます。
治療の種類
治療は主に、薬物療法、輸血、移植の3種類が行われます。
- 薬物療法
- 輸血
- 移植(同種造血幹細胞移植)
このほかに、放射線治療や外科手術が行われることもあります。
リスク別の治療法
- 低リスク・中間-1リスク
- 症状がない
- 定期的に通院し、進行していないか確認
- 症状がある
- 薬物療法・輸血
- 中間-2リスク
- 66歳以上で移植の適応がない方
- 薬物療法・輸血
- 移植の適応がある方
- 同種造血幹細胞移植
- 高リスク
- 移植の適応がない方
- 薬物療法・輸血
- 移植の適応がある方
- 同種造血幹細胞移植
主な薬物療法
薬物療法には、主にホルモン剤(副腎皮質ステロイド)と抗がん剤(代謝拮抗薬、JAK阻害薬)が使用されます。
これ以外にも薬剤がありますので、薬物療法については医師や薬剤師にご相談ください。

副腎皮質ステロイド
炎症やアレルギーの改善、免疫抑制などさまざまな働きがある薬剤で、貧血の症状があるときに使われます。
代謝拮抗薬
未熟な血液細胞が増えるのを抑える薬剤で、脾臓の腫れがあるときや、お腹の症状があるときに使われます。
JAK(ジャック)阻害薬
骨髄線維症の症状は、過剰に活性化しているJAKという酵素が主な原因です。JAK阻害薬は、この酵素の働きを抑える薬剤です。
輸血
赤血球が減少して貧血の症状が進行したときに、赤血球を輸血します。
長期にわたって輸血を繰り返すことで、体の中に過剰に鉄が蓄積されて臓器障害が起こることがあるため、定期的な血液検査が必要になります。
また、血小板が少なく出血症状がある場合に、血小板を輸血することもあります。
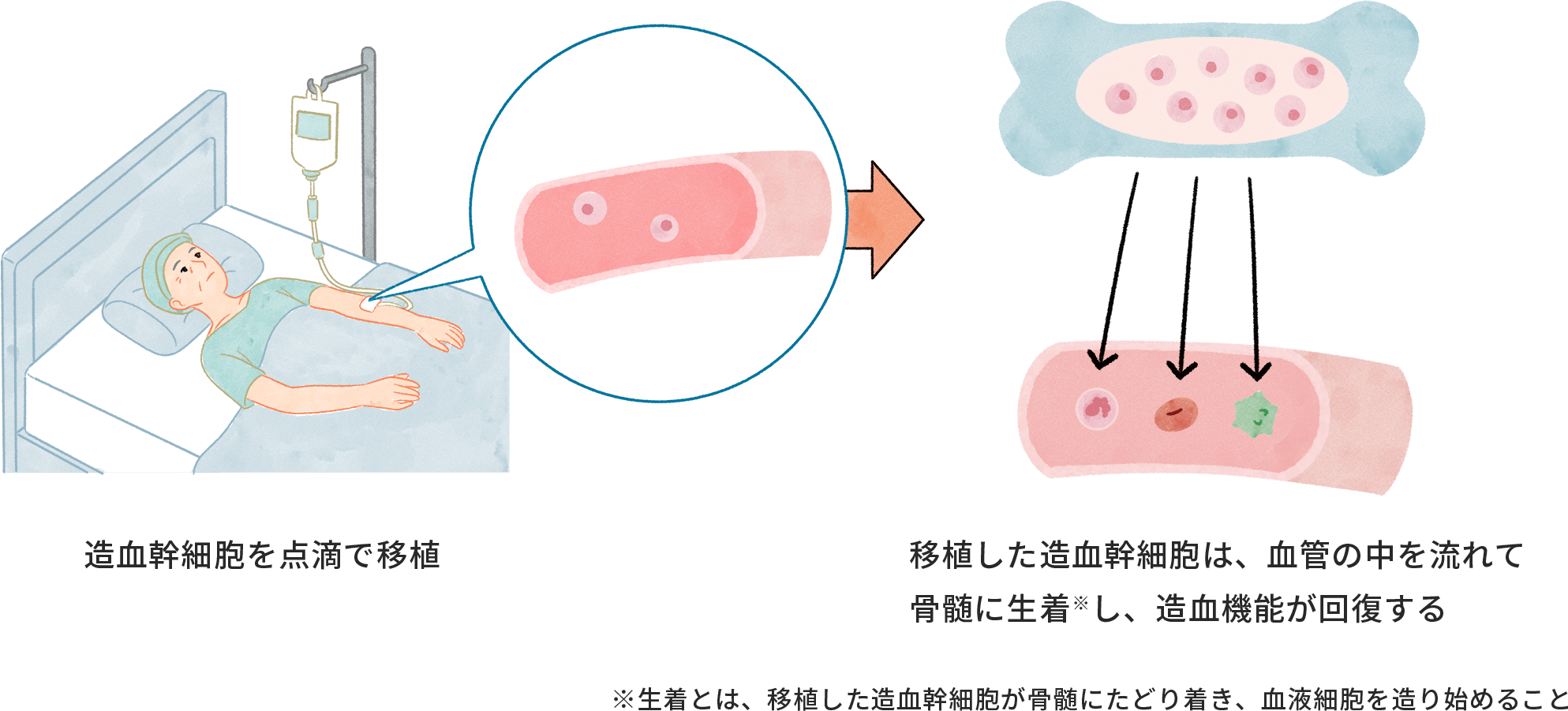
移植(同種造血幹細胞移植)
正常な血液細胞を造れなくなった患者さんに、健康な人(ドナー)から提供された造血幹細胞を点滴で投与して、血液細胞を造る機能を正常化する治療です。ドナーは患者さんと、白血球の型が一致している必要があります。
移植の前には、強力な抗がん剤や全身への放射線照射を用いて、異常な造血幹細胞を壊すための治療(前処置)が必要になります。移植の後には、移植された造血幹細胞に対して、拒絶反応が起こることがあります。
前処置による体への負担が大きいことから、適応については慎重に検討されます。

治療中に気持ちが落ち込んだら…
「治療の効果が感じられない」「落ち着いていた症状がまた出てきた」「医師から再発を告げられた」など、治療が思うように進まず、気がめいることもあるかもしれません。
落ち込んだときは、自分なりの気分転換法がある場合は試してみたり、家族や友人など話しやすい相手に話を聞いてもらったり、病気について、医師、看護師、薬剤師、院内カウンセラーなどに相談してみましょう。
症状について相談する
骨髄線維症の症状は、
医師にどう伝えればいいのでしょうか?
病気について、医師、看護師、薬剤師、院内カウンセラーなどに相談してみましょう。
症状の相談例
- 気を付けるべき症状はありますか? また、次の受診を待たずに相談すべき症状は何ですか?
- 〇〇(気になる自覚症状、例:お腹が張ってすぐにお腹がいっぱいになる、寝ても疲れがとれない など)の症状が〇週間前から続いています。症状を軽くするために、できることはありますか?
- 最近、〇〇(気になる自覚症状、例:食欲がなくなった、少し動いただけで息が切れる など)があるのですが、この病気と関係がありますか? など
治療について
- どのような治療があるのか教えてください
- どのような目的でこの薬を飲むのでしょうか?
- いつから治療が始まりますか?
- 治療効果はどのように確認するのですか? など

日常生活について
- 食事で気を付けることや、食べたほうがいいもの、避けたほうがいいものはありますか?
- 運動はしてもいいですか? 避けたほうがいい運動はありますか? など
利用できるサポートについて
- 患者会や支援団体について教えてください
- 医療費について、どこに相談すればいいですか? など
海外の文献から、患者さんと医師で治療目的が少し異なることが読みとれます1)。
治療の目的として、医師は症状軽減を重視する傾向にある一方で、患者さんは生活の質を維持し、進行を遅らせることも重視する傾向にありました。

12項目の選択肢のうち、重視するもの上位3項目を選択した。
数値は医師・患者のうちでその項目を選んだ人の割合を示す。
1) Harrison CN et al.:Ann Hematol.
2017;96(10):1653-1665
症状軽減を重視して治療を提案した医師が、患者さんの「生活の質もよくしたい」という気持ちを知れば、別の治療を提案する可能性があります。医師と対話を重ねることで、医師が患者さんへの理解を深め、患者さんがより自分に合った治療を受けることにつながります。
さまざまなサポート
どんなサポートがあって、
どうすれば受けられるのでしょうか?
がん相談支援センター
全国のがん診療連携拠点病院などに設置されている「がん相談支援センター」は、誰でも無料で利用できるがんの相談窓口です。病気に詳しい看護師や生活全般の相談ができるソーシャルワーカーなどに、病気や治療、療養生活などさまざまな相談ができます。
また、「国立がん研究センターがん情報サービス」では、誰でも無料で利用できるがんの相談窓口「がん情報サービスサポートセンター」をご案内しています。

ピアサポート:患者会
ピアサポートとは、同じような立場にある人同士の助け合いを意味します。

骨髄線維症など、骨髄増殖性腫瘍(こつずいぞうしょくせいしゅよう)の患者さんとご家族の会「MPN-JAPAN」では、病気に関する勉強会、患者さんやご家族の交流会などを開催しています。
- MPN-JAPAN https://mpn-japan.org/index.html
家族・周囲の人たちのサポート
さまざまな症状で、困ったことやできないことが出てくることもあるでしょう。がまんしたり無理をしたりせずに、ご家族や周囲の人の力を借りることも大切です。
また、自分の症状や希望を医師に伝える際にも、家族のサポートを得ることで、スムーズに伝えられるようになります。
- 外出時に家族につきそってもらったり、掃除機がけ、食器洗いなど負荷のかかる家事を手伝ってもらう
- 家族や周りの人たちが外から感染症を持ち込まないよう、注意してもらう
- うっかり転んで出血しないように、家の中で整理整頓に協力してもらう など
骨髄線維症の患者さんが利用できる支援制度
骨髄線維症の患者さんの医療費の負担を少なくする制度や、利用できる支援制度についてご紹介します。
高額療養費制度
高額療養費制度とは、医療機関や薬局の窓口で支払った額※がひと月(月の初めから終わりまで)で上限を超えた場合に、その超えた金額を支給する制度です。
※保険診療の医療費(非課税)が対象です1)。入院時の食費負担や差額ベッド代等は含みません
1)国税庁: 第6節 医療の給付等関係 [https://www.nta.go.jp/law/tsutatsu/kihon/shohi/06/06.htm, 2024年9月27日確認]
高額療養費制度は申請から支給まで約3カ月かかりますが、事前に「限度額適用認定証」または「限度額適用・標準負担額減額認定証」を取得※し、医療機関で提示すれば、上限額を超える支払いが免除されます。また、上限額を超えて支払った場合も、診療月の翌月初日から2年間は申請が可能で、期限内であればさかのぼって支給を申請できます。
※マイナンバーカードを健康保険証として使用すれば、認定証の申請が不要になります
<例> 70歳以上・年収約370万円~770万円の場合(3割負担)100万円の医療費で、
窓口の負担(3割)が30万円かかる場合

 212,570円を高額療養費として支給し、実際の自己負担額は87,430円となります。
212,570円を高額療養費として支給し、実際の自己負担額は87,430円となります。
上限額は年齢や所得によって異なります。
<例>70歳以上の方の上限額(平成30年8月診療分から)
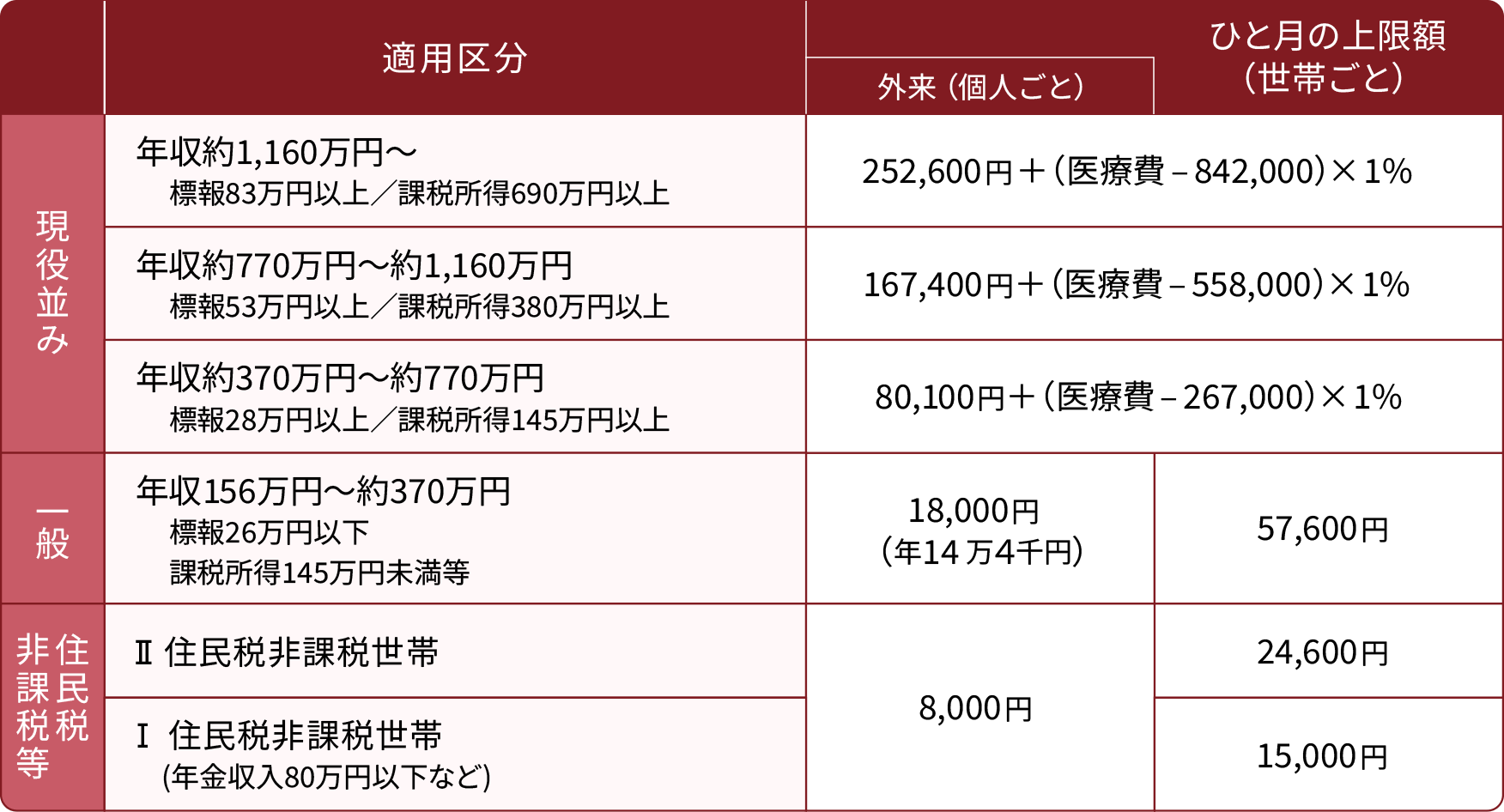
注 1つの医療機関等での自己負担(院外処方代を含みます。)では上限額を超えないときでも、同じ月の別の医療機関等での自己負担を合算することができます。この合算額が上限額を超えれば、高額療養費の支給対象となります。
<例>69歳以下の方の上限額
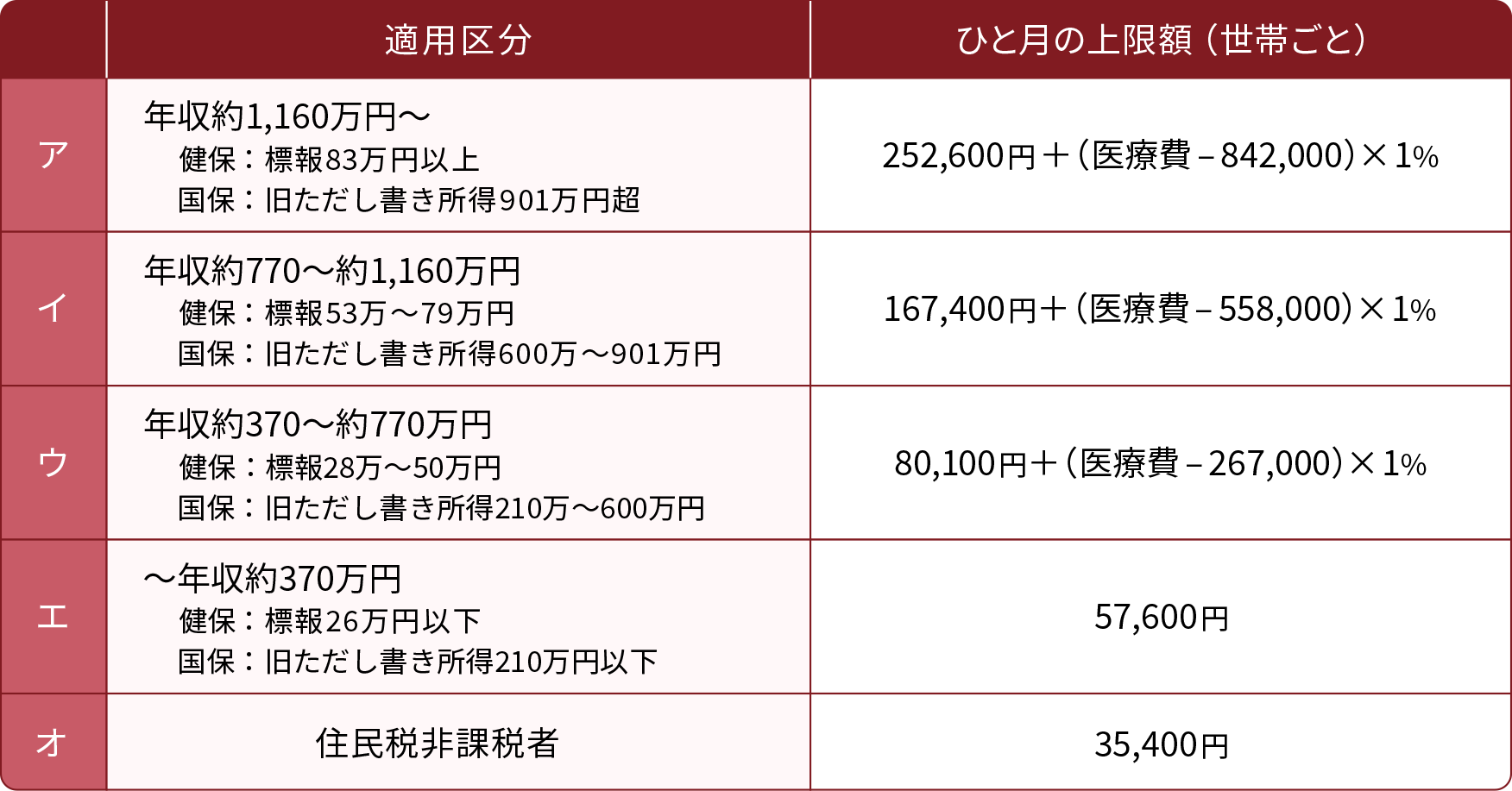
注 1つの医療機関等での自己負担(院外処方代を含みます。)では上限額を超えないときでも、同じ月の別の医療機関等での自己負担(69歳以下の場合は2万1千円以上であることが必要です。)を合算することができます。この合算額が上限額を超えれば、高額療養費の支給対象となります。
[https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou_iryou/iryouhoken/juuyou/kougakuiryou/index.html, 2024年7月10日確認]
高額療養費制度の上限額は、年齢や所得に応じて定められています。
また、負担をさらに軽減する仕組みとして、「多数回該当」「世帯合算」があります。
世帯合算:1回分の窓口負担は上限額を超えていなくても、複数の受診や、同じ世帯の他の人(同じ医療保険に加入している人のみ)が受診した際に窓口で支払った分も、1カ月単位で合算できます。
多数回該当:過去12カ月以内に3回以上、上限額に達した場合には、4回目から上限額が下がります。
民間のがん保険
民間の生命保険会社が提供するがん保険に加入している場合は、保険金の支払い対象になるか、契約内容を確認し、加入している保険の窓口に連絡してみましょう。
健康保険の付加給付など
健康保険組合独自の「付加給付」などの医療費助成制度がある場合は、高額療養費制度の上限額より自己負担額が低くなる場合があります。
加入している健康保険組合に確認してみましょう。
障害者総合支援法
骨髄線維症は、障害者総合支援法の対象疾病です。
障害者総合支援法は、治療方法が確立していない病気や特殊な病気に罹患し、長期にわたる療養が必要となった場合に、患者さんが日常生活や社会生活を送るための支援について定めた法律です。
骨髄線維症に罹患していることがわかる証明書(診断書など)を持って、お住まいの市区町村の担当窓口でサービスの利用を申請することで、必要と認められたサービスを受けることができます。
その他にも、介護保険制度、傷病手当金、雇用保険基本手当の受給期間延長制度、
障害年金、生活福祉資金貸付制度、生活保護制度などがあります2)。
詳しくは各医療機関の相談窓口、ソーシャルワーカー、社会保険労務士などにご相談ください。
2)がん情報サービス: がんとお金 [https://ganjoho.jp/public/institution/backup/index.html, 2024年9月27日確認]

骨髄線維症 用語集
あ行
い
移植(いしょく):重い病気や事故で機能が低下した組織や臓器を、他の人の健康な組織または臓器に取り替えて機能を回復させること。
医療費助成制度(いりょうひじょせいせいど):医療費の負担を軽くするための公的制度。
か行
か
肝臓(かんぞう):腹部の右上、肋骨下にある臓器。体に必要なさまざまな物質の作製や、不要・有害な物質の解毒・排泄など多様な働きを担う。
芽球(がきゅう):成長途中の未熟な血液細胞。
け
血液(けつえき):体内をめぐる体液で、酸素や栄養の運搬や、けがをしたときの止血、細菌やウイルスなどの病原菌からの防衛などを担う。
血小板(けっしょうばん):血液細胞の一つ。出血を止める機能を担う。
原発性骨髄線維症(げんぱつせいこつずいせんいしょう):骨髄線維症のうち、血液を造る細胞の遺伝子に異常が起こり、異常な造血幹細胞が増えることで起こったもの。
こ
高額療養費制度(こうがくりょうようひせいど):医療費の家計負担が重くならないよう、医療機関や薬局の窓口で支払う医療費が1カ月で上限額を超えた場合に、その超えた額を支給する制度。
骨髄(こつずい):骨の内部にあるゼリー状の組織で、血液細胞(赤血球・白血球・血小板)を造る臓器。
骨髄異形成症候群(こつずいいけいせいしょうこうぐん):造血幹細胞に異常が起こり、未熟な血液細胞が造られたり、成長した血液細胞が壊れているため血液細胞数が減ったり、形や機能に異常のある血液細胞が造られたりする病気。
骨髄線維症(こつずいせんいしょう):骨髄の広い範囲に線維質の物質(コラーゲンなど)が異常に蓄積して硬くなり(線維化)、血液細胞が造られなくなる病気。
さ行
し
支援制度(しえんせいど):苦境にある人や団体に力添えをして、助けるための制度。
障害者総合支援法(しょうがいしゃそうごうしえんほう):治療方法が確立していない病気や特殊な病気に罹患し、長期にわたる療養が必要となった場合に、患者さんが日常生活や社会生活を送るための支援について定めた法律。
真性多血症(しんせいたけつしょう):造血幹細胞に異常が起こり、赤血球をはじめとした血液細胞が異常に増える病気。
す
髄外造血(ずいがいぞうけつ):骨髄で血液細胞を造れなくなった造血幹細胞が、脾臓や肝臓へ移動して、そこで血液細胞を造ること。
せ
世帯合算(せたいがっさん):高額療養費制度の仕組みの一つ。 1回分の窓口負担は上限額を超えていなくても、複数の受診や、同じ世帯の他の人(同じ医療保険に加入している人のみ)が受診した際に窓口で支払った分も、1カ月単位で合算できる仕組み。
赤血球(せっけっきゅう):血液細胞の一つ。酸素を体の各部に運ぶ働きを担う。
線維化(せんいか):線維組織が増え、組織が線維成分に置き換わって硬くなること。
そ
造血幹細胞(ぞうけつかんさいぼう):すべての血液細胞になることができる細胞。血液細胞はこの細胞から造られる。
た行
た
多数回該当(たすうかいがいとう):高額療養費制度の仕組みの一つ。過去12カ月以内に3回以上、上限額に達した場合に、4回目から上限額が下がる仕組み。
ち
超音波検査(ちょうおんぱけんさ):超音波を用いて、内臓から返ってくる反射波を画像化して診断する検査。骨髄線維症では、脾臓の大きさを調べるために行われる。
と
同種造血幹細胞移植(どうしゅぞうけつかんさいぼういしょく):正常な血液細胞を造れなくなった患者さんに、健康な人(ドナー)から提供された造血幹細胞を点滴で投与して、血液細胞を造る機能を正常化すること。
な行
に
二次性骨髄線維症(にじせいこつずいせんいしょう):骨髄線維症のうち、真性多血症、本態性血小板血症など、別の血液疾患に伴って発症したもの。
は行
は
白血球(はっけっきゅう):血液細胞の一つ。病原体などの異物から体を守る働きを担う。
ひ
脾臓(ひぞう):左の肋骨下にある臓器。白血球やリンパ球の一部を造る機能や、老化した血液細胞を除去する機能などを担う。
貧血(ひんけつ):血液中のヘモグロビン濃度が基準値以下に低下した状態。[基準値]成人男性:13g/dL未満、成人女性・5~14歳の小児:12g/dL未満、妊婦・6カ月~5歳未満の幼児:11g/dL未満(WHOが定める基準による)
ふ
付加給付(ふかきゅうふ):高額な医療費を支払った際に、負担を軽減するために健康保険組合が独自に設けている給付制度。
ほ
本態性血小板血症(ほんたいせいけっしょうばんけっしょう):造血幹細胞に異常が起こり、血小板数が異常に増える病気。
アルファベット
C
CT(しーてぃー):Computed Tomography(コンピュータ断層撮影)の略。エックス線を体の周囲から当て、輪切りの断面画像を撮影する。
M
MRI(えむあーるあい):Magnetic Resonance Imaging(磁気共鳴画像)の略。強い磁石と電波によって、体の内部を撮影する。